La IA llegó al sector salud. Lo que transformés antes de implementarla define si es una ventaja clínica y operativa — o la automatización de todo lo que ya no funciona bien.
Este material no es una tendencia. No es un resumen de congresos de innovación en salud. Es una actualización estratégica sobre lo que está pasando en el sector — con honestidad sobre lo que funciona, lo que no, y lo que depende de decisiones que solo puede tomar quien conduce.
La inteligencia artificial ya no es una promesa para el sector salud. Es una decisión que los CEOs y directores tienen sobre la mesa hoy. Cuándo implementarla, en qué procesos, con qué velocidad, con qué impacto en los equipos que van a operar junto a ella.
Pero hay una pregunta previa que muy pocas organizaciones de salud se están haciendo con la seriedad que merece: ¿en qué estado está la organización que va a recibir esa tecnología? La respuesta a esa pregunta determina si la IA se convierte en una ventaja clínica y operativa real — o en la automatización acelerada de todo lo que ya no funciona bien.
 El sector salud no solo puede beneficiarse de la IA. Es uno de los sectores donde la IA tiene mayor potencial de impacto real en la vida de las personas. Eso lo convierte en una responsabilidad estratégica, no solo en una oportunidad tecnológica.
El sector salud no solo puede beneficiarse de la IA. Es uno de los sectores donde la IA tiene mayor potencial de impacto real en la vida de las personas. Eso lo convierte en una responsabilidad estratégica, no solo en una oportunidad tecnológica.
 Automatizar un proceso disfuncional no lo mejora. Lo vuelve permanente y más rápido. En salud, eso tiene un nombre: riesgo clínico sistematizado.
Automatizar un proceso disfuncional no lo mejora. Lo vuelve permanente y más rápido. En salud, eso tiene un nombre: riesgo clínico sistematizado.
 Cada uno de estos grupos tiene sus propios procesos, sus propias interfaces con los demás y sus propios riesgos de disfunción. La IA que llega a una organización donde estos grupos no están alineados no va a alinearlos. Va a amplificar la fragmentación.
Las interfaces que más se rompen — y que menos se diseñan
El proceso asistencial funciona razonablemente bien cuando no hay presión. El problema aparece cuando el sistema se tensiona: guardia saturada, alta compleja, insumo crítico no disponible, sistema caído en un momento crítico.
En esos momentos, la fragmentación entre áreas se vuelve crítica. No solo entre especialidades clínicas. Entre clínica e IT cuando el sistema no alerta a tiempo. Entre farmacia y el médico tratante cuando la medicación no llega. Entre gastronomía y el equipo tratante cuando la dieta no refleja el plan terapéutico. Entre compras y la guardia cuando un insumo falta.
El proceso asistencial no se rompe solo en las interfaces clínicas. Se rompe en cualquier punto donde dos áreas se necesitan mutuamente y no están diseñadas para funcionar juntas.
Cada uno de estos grupos tiene sus propios procesos, sus propias interfaces con los demás y sus propios riesgos de disfunción. La IA que llega a una organización donde estos grupos no están alineados no va a alinearlos. Va a amplificar la fragmentación.
Las interfaces que más se rompen — y que menos se diseñan
El proceso asistencial funciona razonablemente bien cuando no hay presión. El problema aparece cuando el sistema se tensiona: guardia saturada, alta compleja, insumo crítico no disponible, sistema caído en un momento crítico.
En esos momentos, la fragmentación entre áreas se vuelve crítica. No solo entre especialidades clínicas. Entre clínica e IT cuando el sistema no alerta a tiempo. Entre farmacia y el médico tratante cuando la medicación no llega. Entre gastronomía y el equipo tratante cuando la dieta no refleja el plan terapéutico. Entre compras y la guardia cuando un insumo falta.
El proceso asistencial no se rompe solo en las interfaces clínicas. Se rompe en cualquier punto donde dos áreas se necesitan mutuamente y no están diseñadas para funcionar juntas.
 La diferencia entre estas dos columnas no es un detalle cultural. Es la diferencia entre una organización de salud que puede transformarse y una que no puede — aunque tenga la mejor tecnología disponible.
La diferencia entre estas dos columnas no es un detalle cultural. Es la diferencia entre una organización de salud que puede transformarse y una que no puede — aunque tenga la mejor tecnología disponible.
1. La oportunidad más grande del sector — y la trampa más cara
Ningún sector tiene tanto para ganar con la inteligencia artificial como el sector salud. La fragmentación de la información clínica, la variabilidad en los criterios de decisión, la sobrecarga administrativa que aleja a los profesionales de la atención directa, los procesos críticos que dependen de que esté la persona correcta en el momento correcto — todos son problemas que la tecnología puede resolver, si la organización está preparada para usarla bien. Y ningún sector paga un precio tan alto cuando esa tecnología se implementa sobre una base humana y organizacional que no estaba lista. Porque en salud, las consecuencias de los problemas organizacionales no se miden solo en dinero o en tiempo. Se miden en la calidad de la atención que recibe el paciente. En salud, el liderazgo deficiente, los procesos mal diseñados y la fragmentación entre equipos no son problemas operativos. Son riesgos clínicos. Esa es la escala real del desafío — y de la oportunidad. La trampa más cara no es implementar IA demasiado tarde. Es implementarla sobre una organización que no fue preparada para recibirla. Procesos asistenciales que nunca fueron rediseñados. Interfaces entre áreas que nunca fueron resueltas. Liderazgos clínicos, técnicos y de gestión que no están listos para operar en ese nuevo contexto. Conocimiento crítico concentrado en personas sin ningún plan de transferencia. Cuando la IA toma esos procesos tal como están, los congela. Los hace más rápidos pero no mejores. Y en salud, eso tiene un nombre: riesgo clínico sistematizado.2. Las oportunidades concretas que la IA abre en salud — hoy
No hablamos de ciencia ficción. Hablamos de tecnología disponible hoy, que organizaciones de salud en distintos países ya están usando con resultados medibles en calidad de atención, eficiencia operativa y experiencia del paciente.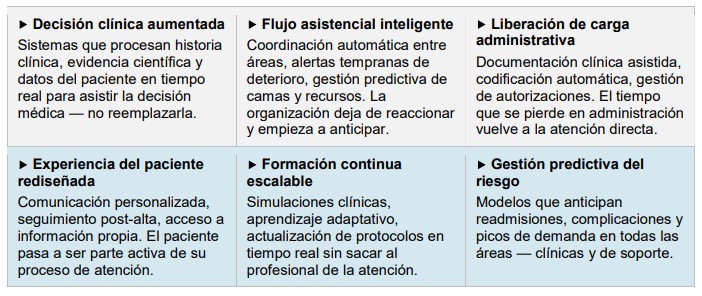 El sector salud no solo puede beneficiarse de la IA. Es uno de los sectores donde la IA tiene mayor potencial de impacto real en la vida de las personas. Eso lo convierte en una responsabilidad estratégica, no solo en una oportunidad tecnológica.
El sector salud no solo puede beneficiarse de la IA. Es uno de los sectores donde la IA tiene mayor potencial de impacto real en la vida de las personas. Eso lo convierte en una responsabilidad estratégica, no solo en una oportunidad tecnológica.
3. La condición que determina si la tecnología es ventaja o riesgo
Las organizaciones de salud que están capitalizando mejor la tecnología tienen algo en común: una base organizacional preparada para recibirla en todas sus áreas, no solo en la clínica. La IA no transforma por sí sola. Amplifica lo que ya existe.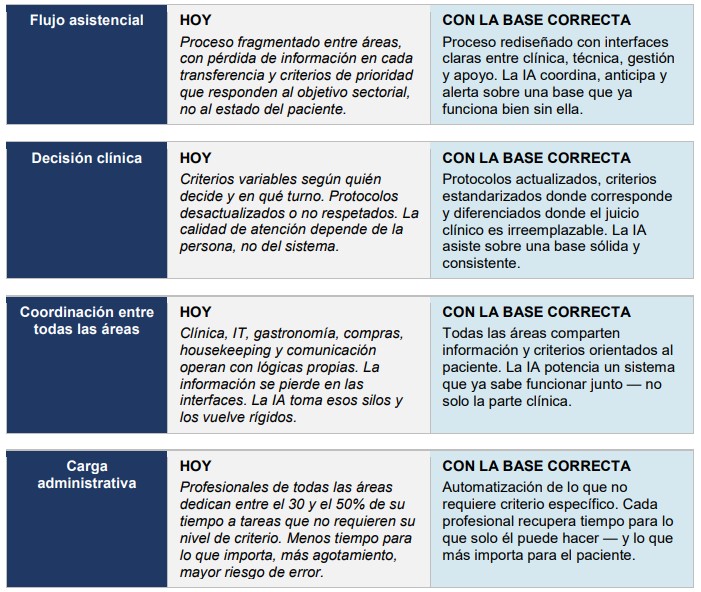 Automatizar un proceso disfuncional no lo mejora. Lo vuelve permanente y más rápido. En salud, eso tiene un nombre: riesgo clínico sistematizado.
Automatizar un proceso disfuncional no lo mejora. Lo vuelve permanente y más rápido. En salud, eso tiene un nombre: riesgo clínico sistematizado.
4. Lo que hay que resolver antes de que la tecnología lo tome
Las organizaciones de salud que van a capitalizar realmente la transformación tecnológica son las que hagan primero el trabajo que la mayoría evita: revisar cómo está organizado el sistema completo — no solo el proceso asistencial — y qué hay que rediseñar antes de automatizar. El universo completo que necesita estar listo Una organización de salud no es solo su área clínica. Es un sistema donde la calidad de atención al paciente depende de que funcionen bien juntos profesionales con formaciones, lenguajes y culturas muy distintas: Cada uno de estos grupos tiene sus propios procesos, sus propias interfaces con los demás y sus propios riesgos de disfunción. La IA que llega a una organización donde estos grupos no están alineados no va a alinearlos. Va a amplificar la fragmentación.
Las interfaces que más se rompen — y que menos se diseñan
El proceso asistencial funciona razonablemente bien cuando no hay presión. El problema aparece cuando el sistema se tensiona: guardia saturada, alta compleja, insumo crítico no disponible, sistema caído en un momento crítico.
En esos momentos, la fragmentación entre áreas se vuelve crítica. No solo entre especialidades clínicas. Entre clínica e IT cuando el sistema no alerta a tiempo. Entre farmacia y el médico tratante cuando la medicación no llega. Entre gastronomía y el equipo tratante cuando la dieta no refleja el plan terapéutico. Entre compras y la guardia cuando un insumo falta.
El proceso asistencial no se rompe solo en las interfaces clínicas. Se rompe en cualquier punto donde dos áreas se necesitan mutuamente y no están diseñadas para funcionar juntas.
Cada uno de estos grupos tiene sus propios procesos, sus propias interfaces con los demás y sus propios riesgos de disfunción. La IA que llega a una organización donde estos grupos no están alineados no va a alinearlos. Va a amplificar la fragmentación.
Las interfaces que más se rompen — y que menos se diseñan
El proceso asistencial funciona razonablemente bien cuando no hay presión. El problema aparece cuando el sistema se tensiona: guardia saturada, alta compleja, insumo crítico no disponible, sistema caído en un momento crítico.
En esos momentos, la fragmentación entre áreas se vuelve crítica. No solo entre especialidades clínicas. Entre clínica e IT cuando el sistema no alerta a tiempo. Entre farmacia y el médico tratante cuando la medicación no llega. Entre gastronomía y el equipo tratante cuando la dieta no refleja el plan terapéutico. Entre compras y la guardia cuando un insumo falta.
El proceso asistencial no se rompe solo en las interfaces clínicas. Se rompe en cualquier punto donde dos áreas se necesitan mutuamente y no están diseñadas para funcionar juntas.
5. El liderazgo que la transformación en salud exige
Hay una variable que determina más que cualquier otra si una organización de salud puede transformarse: la calidad de su liderazgo. No el liderazgo declarado en los valores institucionales. El liderazgo real: el que se ejerce en las decisiones cotidianas de cada área, en cómo se gestiona la presión asistencial, en cómo se trata al profesional que reporta un error, en cómo colaboran — o no — las distintas culturas que conviven en el mismo espacio. El sector salud tiene una complejidad de liderazgo que ningún otro sector tiene: la convivencia de múltiples culturas organizacionales — médica, de enfermería, técnica, administrativa, de apoyo — todas orientadas al mismo paciente pero con lenguajes, jerarquías y criterios de prioridad propios que en la mayoría de los casos no fueron diseñados para colaborar. La diferencia entre estas dos columnas no es un detalle cultural. Es la diferencia entre una organización de salud que puede transformarse y una que no puede — aunque tenga la mejor tecnología disponible.
La diferencia entre estas dos columnas no es un detalle cultural. Es la diferencia entre una organización de salud que puede transformarse y una que no puede — aunque tenga la mejor tecnología disponible.

